تعرف على ما يمكن لمنتجات Dexcom أن تقدمه لك، لتساعدك على تعزيز التحكم في مستوى جلوكوز الدم لدى مرضاك، ودعمهم للحصول على جودة حياة أفضل.

تُباع الأجهزة الذكية بشكلٍ منفصل†
رواد في عالم رعاية مرضى السكري
تُكرس شركة Dexcom جهودها لتطوير تقنيات ومنتجات مراقبة ابتكارية للجلوكوز؛ وذلك لمساعدة المرضى ومتخصصي الرعاية الصحية على تحسين إدارة مرض السكري.
بصفته النظام المُدمج الأول في العالم لمراقبة الجلوكوز في الوقت الفعلي (rt-iCGM)، فإن نظام Dexcom G6 للمراقبة المستمرة للجلوكوز (CGM) يقدم لمستخدميه مجموعة متنوعة من الميزات والفوائد التي تجعل تحقيق كل ذلك ممكنًا.
أول نظام مُتَنَقِّل للمراقبة المستمرة للجلوكوز (CGM)
نظام المراقبة المستمرة للجلوكوز (CGM)، موصى باستخدامه بشكل منفصل في تحديد الجرعات (جرعات الإنسولين بدون وخز الإصبع*)
رسم ملامح جديدة لمشهد المراقبة المستمرة للجلوكوز
قامت شركة Dexcom بإطلاق الجيل التالي من تقنية المراقبة المستمرة للجلوكوز؛ من خلال تطوير نظام Dexcom G6؛ وهو نظام مراقبة مستمرة للجلوكوز في الوقت الفعلي لا يحتاج لوخز الأصبع*، ويتميز بالدقة1 كما أنه قابل للتشغيل البيني.
Formatted Block Title
يقدم دقة استثنائية1
يقدم دقة استثنائية1
مقاييس أداء جهاز DEXCOM G61
مع متوسط الفرق النسبي المطلق (MARD) البالغ 9% والدقة المستدامة مع مرور الوقت،1 فإن جهاز DEXCOM G6 يقدم دقة استثنائية.
|
%15/15 (14.4 (مغ/(دل· دقيقة))ǂ |
%20/20 (19.8 (مغ/(دل· دقيقة))§ |
متوسط الفرق النسبي المطلق (MARD) || | |
|---|---|---|---|
| الإجمالي (لبيانات الدراسة المُجَمَّعَة التي أُجريت على الأطفال والبالغين، انظر أدناه) | 83.3% | 93.9% | 9.0% |
| الدقة الإجمالية مع مرور الوقت | |||
| اليوم 1 | 81.5% | 92.2% | 9.3% |
| اليومين 4 - 5 | 85.8% | 95.5% | 9.4% |
| اليوم 10 | 82.4% | 92.5% | 9.0% |
الدقة في معدلات التغير المختلفة2
سواء كانت المستويات ترتفع أو تنخفض، فإن جهاز DEXCOM G6 يقدم دقة استثنائية، حتى عند ارتفاع المستويات أو انخفاضها بسرعة أو ببطء.2
|
معدلات التغير مع تقنية المراقبة الدائمة للجلوكوز (CGM)(مغ/(دل· دقيقة)) |
%20/20 |
|---|---|
| < -2 | 89.7% |
| [-2, -1) | 93.0% |
| [-1,0) | 93.9% |
| [0.1) | 92.7% |
| (1,2] | 89.6% |
| > 2 | 87.1% |
يدعم الإدارة المثالية لمرض السكري
بدون الحاجة إلى وخز الإصبع* أو المسح
توافقية الجهاز الذكي†
الدقة في أثناء الأوقات الحرجة3
يقدم نتائج محسنة لمستويات جلوكوز الدم (قياسات متعددة)4-7
مشاركة بيانات مستويات الجلوكوز مع الأحبة**
تنبيهات قابلة للتخصيص لمستويات الجلوكوز المرتفعة والمنخفضة
متوافق مع حقن الأنسولين
قامت شركة Dexcom بدمج تقنيتها للمراقبة المستمرة للجلوكوز في الوقت الفعلي rt-CGM من خلال الشراكات مع مطوري مضخات الإنسولين، ومقدمي خدمات الصحة الرقمية؛ وذلك لدعم المزيد من الخيارات العلاجية والأكثر قابلية للتخصيص.
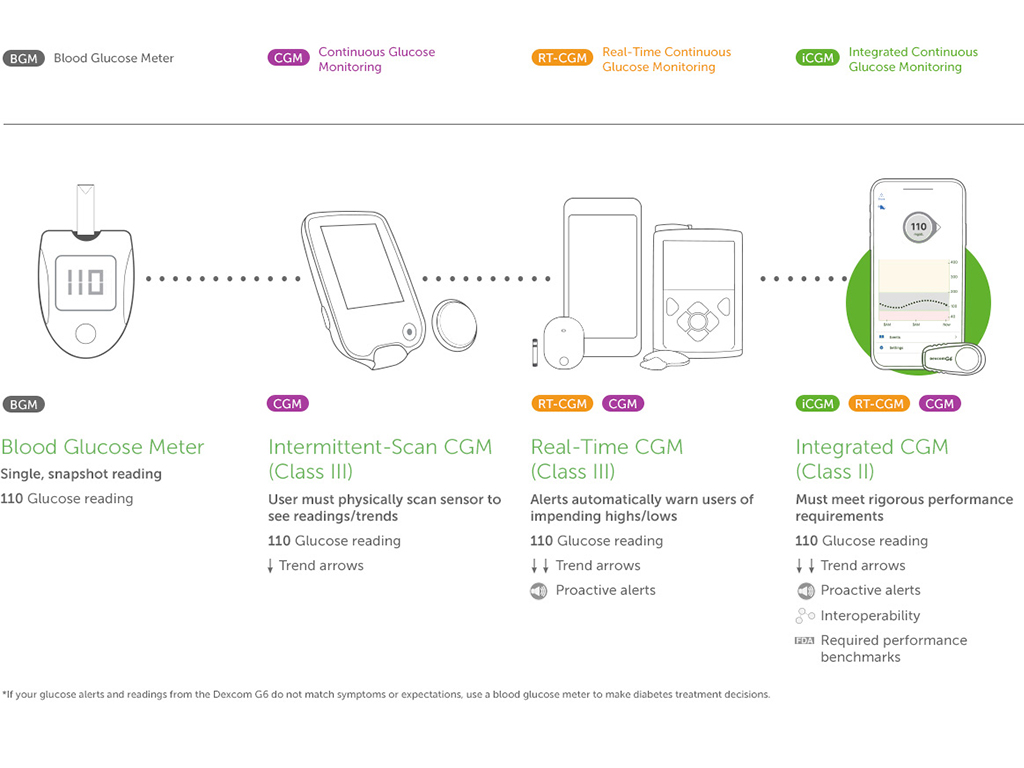
لماذا يُنصح باستخدام تقنية المراقبة المستمرة للجلوكوز (CGM)

ما هي تقنية المراقبة المستمرة للجلوكوز (CGM)؟
تعرف على الأسباب التي تجعل تقنية المراقبة المستمرة للجلوكوز (CGM) أداة قوية تساعد في تحسين إدارة مرض السكري.

راجع الأدلة التي توضح الأثر الذي يحققه استخدام تقنية المراقبة المستمرة للجلوكوز على التحكم في انخفاض جلوكوز الدم.

هناك إمكانية لاستفادة مريض السكري من النوع الأول؛ سواء كان يستخدم الحقن، أو جهاز Flash أو المضخة.
* إذا لم تتوافق تنبيهات وقراءات الجلوكوز من جهاز Dexcom G6 مع أعراضك أو توقعاتك، استخدم جهاز قياس الجلوكوز في الدم لاتخاذ القرارات العلاجية المناسبة.
† تُباع الأجهزة الذكية المتوافقة بشكل منفصل. للتعرف على قائمة الأجهزة الذكية المتوافقة، يُرجى التوجه إلى www.dexcom.com/compatibility.
‡ % من قراءات تقنية المراقبة المستمرة للجلوكوز (CGM) في نطاق ±15 مغ/دل من القيم المرجعية لمختبر YSI ≤ 100 مغ/دل أو ±15% من قيم YSI > 100 مغ/دل.
§ مناظر لـ %15/15 (انظر الهامش السابق).
II MARD هو قياس إحصائي للدقة؛ كلما كان الرقم الناتج أقل، كانت الدقة أعلى.
** لا بد من وجود اتصال بالإنترنت لمشاركة البيانات. المتابعة تتطلب وجود تطبيق Follow. يجب أن يؤكد المتابعون دائمًا القراءات على تطبيق Dexcom G6 أو جهاز الاستقبال قبل اتخاذ القرارات العلاجية.
1 Shah VN, et al. Diabetes Technol Ther. 2018.
2 Wadwa RP, et al. Diabetes Technol Ther. 2018.
3 Dexcom G6 CGM System User Guide, 2018.
4 Beck RW, et al. JAMA. 2017;317(4):371-378.
5 Reddy M, et al. Diabet Med. 2017.
6 Heinemann L, et al. Lancet. 2018.
7 Welsh JB et al. Diabetes Technol Ther 2019;21(3):128-32.